En la entrada anterior, discutimos acerca de un conjunto de factores de riesgo de hipertensión, en concreto sobre la influencia de la edad, la alimentación, el tabaquismo y la ingesta de cafeína. En esta nueva entrada abordaremos los factores de riesgo que dejamos pendientes.
Actividad física regular: ¿Cuánta actividad física debería hacer?
Siempre se nos recomienda «hacer ejercicio regularmente» para mantenernos saludables, pero no nos queda claro cuánta es la cantidad mínima necesaria para tener un buen estado de salud, para prevenir enfermedades cardiovasculares o para contribuir al control de ciertas enfermedades como la hipertensión. Lo cierto es que los requerimientos de actividad física varían según la edad, la masa corporal, las patologías de base y las limitaciones de movimiento que cada persona tiene, entre otros factores.
En la Guía 2014 para la prevención y control de la presión arterial alta elaborada por la ISH [1] se estima que la inactividad física está relacionada con aproximadamente un 20% de los casos de hipertensión en el mundo, mientras que la obesidad se relaciona directamente con cerca de un 30% de los pacientes hipertensos. Según los últimos datos publicados por la Organización para la Cooperación y Desarrollo Económicos (OCDE), el 74,2% de la población adulta en Chile tiene sobrepeso u obesidad [2] y, según la Encuesta Nacional de Hábitos de Actividad Física y Deporte 2018 [3], un 80% de los adultos encuestados declara que no realiza ningún tipo de actividad física o deportiva según las recomendaciones de la Organización Mundial de la Salud (OMS).
De hecho, la OMS actualizó en 2020 su guía de actividad física para población general, duplicando el tiempo de actividad física recomendada para adultos entre 18 y 64 años desde 150 a 300 minutos a la semana (Fig. 1). La recomendación de tiempo de actividad física que la OMS considera «suficiente» para cada grupo de personas está basado en la evidencia científica que relaciona directamente la práctica de ejercicio físico con la prevención y control de enfermedades no transmisibles (ENT), el mantenimiento de un peso saludable y de una buena salud mental [4].

Como lineamiento general, en consideración a la alta tasa de sedentarismo y falta de actividad física a nivel mundial, la OMS ha manifestado que «todos los adultos y los adultos mayores deberían tratar de incrementar su actividad física moderada a intensa por encima del nivel recomendado».
En particular, las personas con enfermedades crónicas como hipertensión deberían realizar actividades físicas aeróbicas moderadas durante al menos 150 a 300 minutos o actividades físicas aeróbicas intensas durante al menos 75 a 150 minutos, o una combinación equivalente de actividades moderadas e intensas a lo largo de la semana. «También deberían realizar actividades de fortalecimiento muscular moderadas o más intensas que ejerciten todos los grupos musculares principales durante dos o más días a la semana, ya que tales actividades aportan beneficios adicionales para la salud», señala el organismo en su nueva guía [4].
Se ha comprobado que el ejercicio físico en pacientes hipertensos puede mejorar la presión arterial, tanto en individuos en tratamiento farmacológico como en aquellos que no consumen medicamentos para la hipertensión. Es más, el efecto benéfico del ejercicio físico sobre la presión arterial se ha observado incluso en pacientes con hipertensión resistente que consumen tres o más medicamentos [5].
La práctica de actividad física aeróbica de manera regular tiene como beneficio adicional la reducción de la mortalidad, un efecto que es dependiente de la dosis. De acuerdo a un estudio a largo plazo de 416.175 individuos de Taiwán [6],se puede observar una reducción de la mortalidad a partir de los 15 minutos de actividad física aeróbica moderada al día (Fig. 2). En tiempos posteriores se nota una reducción progresiva de la mortalidad hasta 90 minutos diarios de actividad moderada y 30-40 minutos diarios de actividad vigorosa.

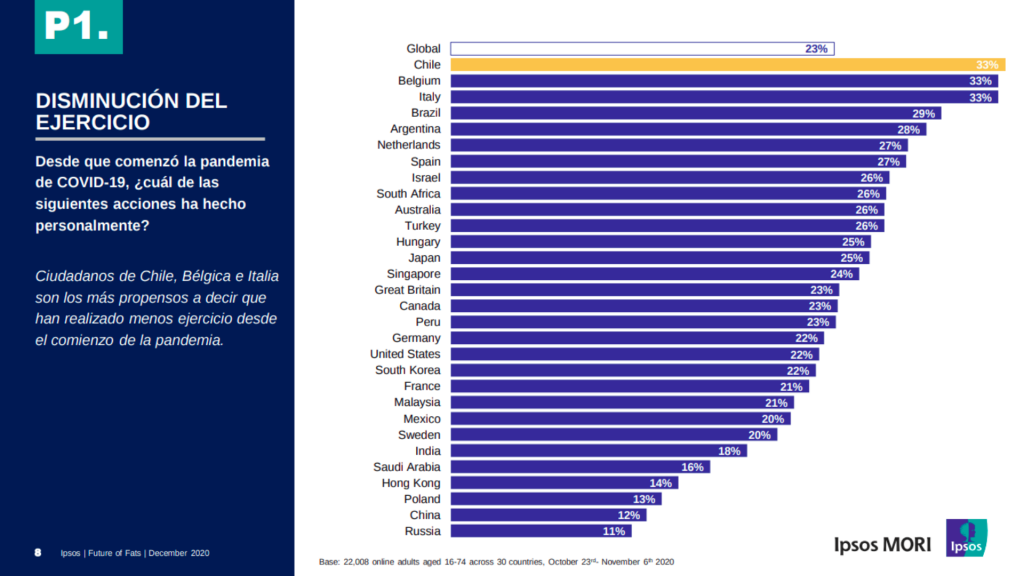
Desafortunadamente, desde el comienzo de la pandemia, en nuestro país se ha registrado una considerable disminución de la práctica de ejercicio físico, según una encuesta aplicada por Ipsos MORI [7] (Fig. 3)
Tabaco: ¿Por qué fumar incrementa el riesgo de hipertensión?
Junto con el consumo excesivo de alcohol y el estilo de vida sedentario, el hábito de fumar es un factor de riesgo que aumenta la probabilidad de desarrollar hipertensión arterial, cáncer y de tener un accidente cardiovascular, por lo cual se recomienda a todas las personas abandonarlo por completo [8].
Fumar incrementa el riesgo de padecer enfermedades cardiovasculares a través de diversos mecanismos, entre los cuales se incluyen el estrés oxidativo, la alteración de la función endotelial en el sistema circulatorio, el aumento de la rigidez de las arterias y la activación de moléculas inflamatorias [5]. Al estimular el sistema nervioso simpático, fumar también posee un efecto hipertensivo agudo, provocando un aumento significativo inmediato, aunque no sostenido, de la presión arterial. Sin embargo, aún no es posible determinar la razón exacta de por qué fumar aumenta directamente el riesgo de desarrollar hipertensión, a pesar de que numerosos meta-análisis han confirmado el efecto perjudicial de fumar sobre la salud cardiovascular [5].
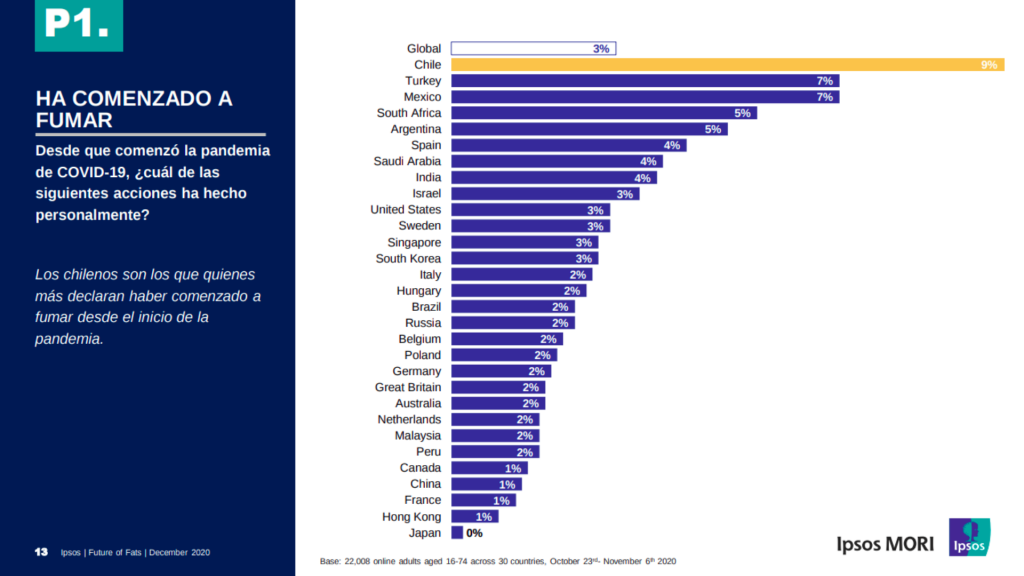
La Encuesta Nacional de Salud 2016/2017 [9] cuantificó en 33,3% la población fumadora en Chile, mientras que la encuesta en línea de cambios de hábitos producto de la pandemia realizada por Grupo Ipsos a fines del año 2020 [5] reveló que un 9% declaró haber comenzado a fumar, la cifra más alta entre todos los países participantes (Fig. 4)
¿Por qué el consumo de cocaína es un factor de riesgo en hipertensión?
Entre otras drogas, la cocaína y sus derivados tienen la capacidad de provocar un incremento en la presión arterial de manera aguda y crónica [10]. En particular, gran parte de la evidencia apunta a una relación directa entre el uso de cocaína y el riesgo de desarrollar hipertensión pulmonar, un tipo de hipertensión que se caracteriza por el deterioro de las arterias de los pulmones y el corazón. La hipertensión pulmonar requiere, además de un tratamiento crónico con medicamentos, la aplicación de oxigenoterapia pueden aliviar los síntomas respiratorios.
Un estudio retrospectivo [11] examinó una cohorte de individuos separados en dos grupos: pacientes con uso documentado de cocaína y participantes sin historia de consumo de cocaína, con el objetivo de determinar si el consumo de cocaína por si solo está asociado a un riesgo elevado de presión arterial pulmonar sistólica y una mayor probabilidad de hipertensión pulmonar. El primer grupo presentó un valor promedio de presión arterial pulmonar sistólica significativamente mayor al registrado para el segundo grupo (30.1 vs 22.0). Esta relación también se observó en cuanto a la probabilidad de desarrollar hipertensión pulmonar, donde el primer grupo tuvo un 25% de probabilidades, en contraste con un 10% asociado al segundo grupo. Los resultados permiten concluir que el uso de cocaína está asociado a un mayor riesgo de tener hipertensión pulmonar, con un efecto que va probablemente desde agudo a crónico.
Por otro lado, en la situación de rehabilitación de personas adictas a heroína o nicotina, dejar estas drogas puede provocar un aumento agudo de la presión arterial [10], razón por la cual se recomienda cursar este proceso con asistencia médica.
¿Por qué dormir bien importa tanto o más que dormir lo suficiente?
Dormir poco y/o dormir mal tienen múltiples consecuencias negativas fácilmente reconocibles en nuestro estado de ánimo, capacidad cognitiva, irritabilidad y nivel de energía para las actividades cotidianas. En adición, la cantidad y calidad del sueño inciden directamente en los mecanismos de regulación de la presión arterial. Según la evidencia recopilada de estudios longitudinales, transversales y meta análisis en pacientes de etnias y edades variadas [5], existe una asociación entre la duración del sueño y la presión arterial, según la cual períodos cortos de sueño (menor o igual a 5 horas) correlacionan con un riesgo elevado de hipertensión. Esta relación se debe, por una parte, a que durante el sueño la presión arterial disminuye naturalmente en un rango promedio considerado normal entre un 10 a 20% [12].
La interrupción del sueño acarrea numerosos efectos negativos, algunos de ellos son visibles y otros son silenciosos. El insomnio, los ronquidos y las apneas del sueño son grandes dificultades para lograr un sueño prolongado y de buena calidad, y son altamente frecuentes en la sociedad moderna. Es conocido que la apnea obstructiva del sueño, que se manifiesta principalmente a través de ronquidos, tiene directa relación con el exceso de peso y la edad. En personas con sobrepreso y obesidad la apnea del sueño es más frecuente, y aumenta a medida que se envejece. Los pacientes con hipertensión presentan mayor tendencia a roncar durante el sueño y a presentar apnea obstructiva. De hecho, según un estudio con 181 participantes de mediana edad [13], los ronquidos son un indicador predictivo robusto de hipertensión, que es independiente de la apnea obstructiva del sueño y otros parámetros antropométricos.
Tan importante como la duración del sueño es la calidad del sueño, particularmente con respecto al riesgo de tener presión arterial alta o hipertensión. En base a la apreciación personal, quienes reportan dormir mal tienen un riesgo mayor de hipertensión [5]. Mientras que el análisis de parámetros cuantitativos como el tiempo de sueño de onda lenta y el tiempo de sueño sin movimientos oculares rápidos, también indican que existe una relación directa entre un mal dormir y una mayor probabilidad de desarrollar hipertensión [5].
El círculo vicioso entre sobrepeso, obesidad, un mal dormir e hipertensión indica que mejorar la cantidad y la calidad del sueño podría entregar beneficios a la salud cardiovascular. Por eso se recomienda a pacientes con hipertensión o con riesgo de hipertensión realizar intervenciones, complementarias al tratamiento convencional, que apuntan a disminuir sus valores de presión arterial mediante el aumento sostenido del tiempo y la calidad del sueño.
En la siguiente entrada abordaremos los mecanismos mediante los cuales se desarrolla la hipertensión, cómo podemos prevenirla, en qué consisten actualmente los tratamientos para mantener la hipertensión bajo control y cómo actúan los medicamentos contra la hipertensión.
Edición:
Dr. Jorge E. Jalil. Presidente de la Sociedad Chilena de Hipertensión
Dra. María Paz Ocaranza. Tesorera de la Sociedad Chilena de Hipertensión
Referencias:
[1] High Blood Pressure. National Heart, Lung and Blood Institute, National Institutes of Health NIH.
[2] Panorama de la salud 2019. Indicadores OCDE.
[3] Encuesta Nacional de Hábitos de Actividad Física y Deporte en Población de 18 años o más, 2018. Ministerio del Deporte.
[4] Actividad Física (actualizado el 26 de noviembre de 2020). Organización Mundial de la Salud.
[5] Valenzuela PL, Carrera-Bastos P, Gálvez BG et al (2021). Lifestyle interventions for the prevention and treatment of hypertension. Nat Rev Cardiol 18,251–275. Disponible en línea.
[6] Lavie CJ, Ozemek C, Carbone S, Katzmarzyk PT, Blair SN (2019). Sedentary Behavior, Exercise, and Cardiovascular Health. Circ Res. 124(5):799-815. Disponible para descarga gratuita,
[7] IPSOS (2021). Dieta & Salud durante la pandemia. Disponible para descarga gratuita.
[8] Unger T et al (2020). Clinical Practice Guidelines. 2020 International Society of Hypertension Global Hypertension Practice Guidelines. Journal of Hypertension 75:1334-1357. Disponible en línea.
[9] Encuesta Nacional de Salud 2016-2017. Departamento de Epidemiología, División de Planificación Sanitaria, Subsecretaría de Salud Pública. Disponible para descarga gratuita.
[10] Elliot WJ (2007). Drug Interactions and Drugs That Affect Blood Pressure. The Journal of Clinical Hypertension 8(10): 731-737. Disponible para descarga gratuita.
[11] Alzghoul BN, Abualsuod A, Alqam B, Innabi A, et al (2020). Cocaine Use and Pulmonary Hypertension. The American Journal of Cardiology 125(2): 282–288. Disponible para descarga gratuita.
[12] Bloomfield D, Park A (2015). Night time blood pressure dip. World J Cardiol 26; 7(7): 373-376. Disponible para descarga gratuita.
[13] Khazaie H, Negahban S, Ghadami MR et al (2018). Among middle-aged adults, snoring predicted hypertension independently of sleep apnoea. The Journal of International Medical Research 46(3): 1187–1196. Disponible para descarga gratuita.


0 comentarios