En esta entrada:
¿QUÉ…
es la hipertensión arterial?
La hipertensión arterial es una enfermedad crónica no transmisible que se caracteriza por valores elevados de presión arterial que persisten en el tiempo. A partir de esta descripción técnica surgen varias preguntas:
- ¿Qué es la presión arterial?
- ¿Qué significa que sea una enfermedad crónica?
- ¿Qué es una enfermedad no transmisible?
- ¿Qué valores de presión arterial se consideran elevados?
Comenzaremos con la primera pregunta: ¿Qué es la presión arterial?
La presión arterial se define como la fuerza por unidad de área que ejerce la sangre sobre las paredes de las arterias. La sangre recorre todo nuestro cuerpo como un fluido contenido dentro de los vasos sanguíneos, entre los cuales se distinguen arterias, arteriolas, capilares, venas y vénulas. Los vasos sanguíneos y el corazón conforman lo que conocemos como el sistema circulatorio o cardiovascular, que corresponde a un circuito cerrado en el cual las arterias son los conductos encargados de transportar sangre desde el corazón hacia los otros órganos.
En condiciones normales, la presión arterial se mantiene constante debido a la acción coordinada de los sistemas hormonal, nervioso y renal [1]. Sin embargo, en ciertas situaciones, la presión arterial puede experimentar cambios bruscos, que pueden ser alzas o bajas. Es el caso de la ingesta de alimentos o bebidas que elevan la presión arterial, como los productos que contienen concentraciones altas de cafeína [2] o sal [3]. Así mismo, se ha demostrado que el estrés es capaz de producir un aumento temporal en la presión arterial, como respuesta a la liberación de las hormonas adrenalina y cortisol, que aceleran el ritmo cardíaco y provocan que los vasos sanguíneos se contraigan [4]. Por el contrario, en una hemorragia, producto de una pérdida importante de sangre, la presión arterial disminuye significativamente.
En personas de edad avanzada, la presión arterial es, en promedio, mayor. Con el avance de la edad, se producen cambios microscópicos y macroscópicos en el corazón, en el sistema vascular y en el sistema nervioso autónomo, que afectan directamente al control de la presión arterial. El aumento de la presión arterial en personas mayores incrementa el riesgo de enfermedades cardíacas, infartos y enfermedades renales [4].
En base a lo anterior, no es de sorprender que la prevalencia global de hipertensión arterial en la población general sea, sin distinción de edad, de alrededor de un tercio del total. Mientras que en la población de personas mayores a 60 años, la prevalencia puede ascender hasta entre un 53% a 72% [5].
¿Qué es una enfermedad crónica?
En medicina, se llama enfermedad crónica a las afecciones de larga duración y, por lo general, de progresión lenta [6] [7]. En términos prácticos, una vez que se diagnostica una enfermedad crónica, el paciente la padece de por vida, por ende, se considera que son incurables. Por el contrario, una enfermedad aguda tiene un inicio y un final claramente definidos [8]. Una gripe es una enfermedad aguda, en cambio, el cáncer, la diabetes, el asma, las enfermedades cardíacas y renales, son enfermedades crónicas.
Las enfermedades crónicas o enfermedades no comunicables son la principal causa de mortalidad e incapacidad en el mundo, de lo cual nuestro país no se encuentra exento. Las enfermedades crónicas más comunes son las enfermedades cardiovasculares, el cáncer, la enfermedad pulmonar obstructiva crónica y la diabetes, siendo en su conjunto responsables del 74% de las muertes registradas en el año 2019 a nivel global según la Organización Mundial de la Salud (OMS) [9].
Enfermedades cardiovasculares
Las enfermedades del sistema circulatorio o enfermedades cardiovasculares son un grupo de desórdenes del corazón y los vasos sanguíneos, entre las que se incluyen la enfermedad coronaria, accidente cerebrovascular e insuficiencia cardíaca. Desde la segunda mitad del siglo XX, las enfermedades cardiovasculares se han convertido en la primera causa de muerte en todos los países del mundo industrializado. En Chile, según el estudio Estadísticas Vitales 2016 del Instituto Nacional de Estadísticas (INE) [10], el 69% de las defunciones totales se concentran en 4 grupos de causales: enfermedades del sistema circulatorio (27,1%), tumores malignos (25%), enfermedades respiratorias (9,5%) y causas externas de morbilidad (7,5%).
Alrededor del mundo se registran en promedio 150.000 muertes en un día, de las cuales casi 50.000 son causadas directamente por enfermedades cardiovasculares. Acorde a las estimaciones de la OMS, 4 de cada 5 muertes causadas por patologías cardiovasculares son producto de ataques cardíacos e infartos, y 1 en 3 de ellas afectan de manera prematura a personas por debajo de los 70 años [11].
En Chile, la cifra de mortalidad por enfermedades cardiovasculares es equivalente a casi un tercio del total de fallecimientos anuales, lo que las posiciona dentro de las más letales entre las enfermedades crónicas, que son en conjunto la primera causa de muerte del país (Fig. 1). Según el Ministerio de Salud, a nivel nacional mueren 34 personas por cada 100.000 habitantes por infarto agudo al miocardio y 31 personas por cada 100.000 habitantes por otras enfermedades hipertensivas [12].
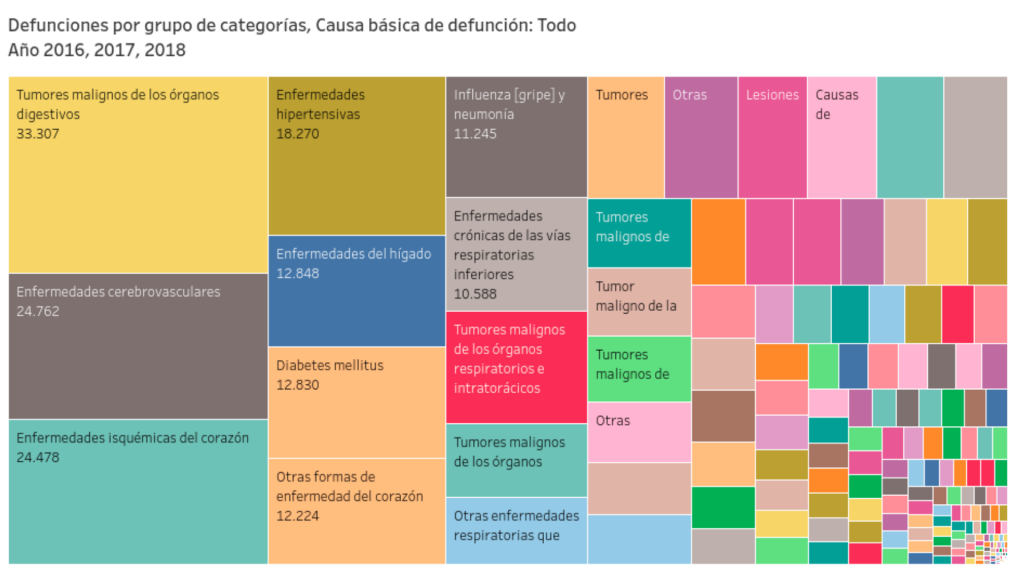
Solo en algunos meses del año 2020, producto de la pandemia por COVID-19, las enfermedades crónicas fueron desplazadas del primer puesto en la lista de causas de defunciones diarias. Las muertes por COVID-19 confirmado ingresaron a la estadística del Ministerio de Salud dentro de los primeros lugares (Fig. 2).
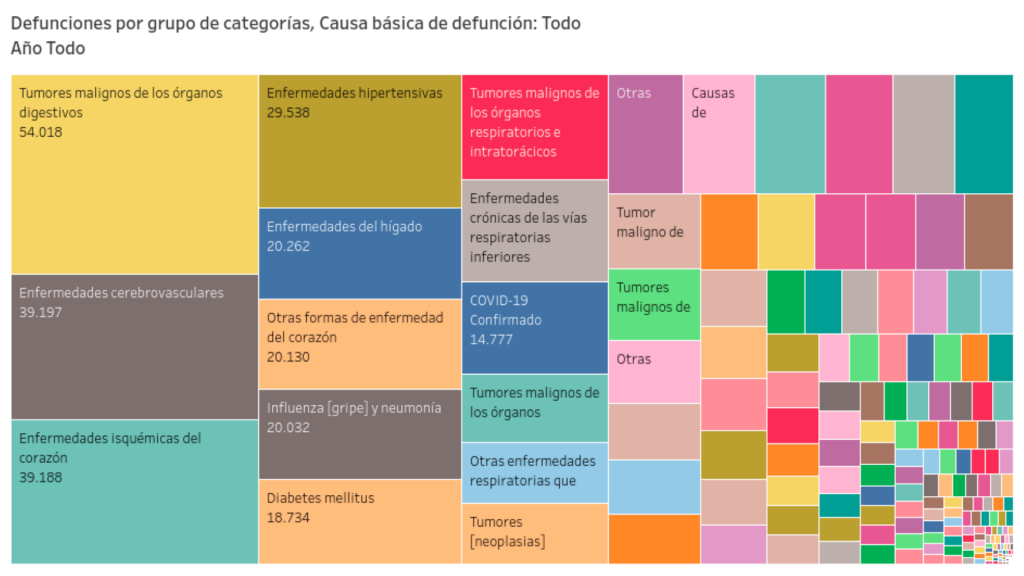
El Ministerio de Salud afirma que el 80% de las muertes prematuras por enfermedades cardiovasculares podrían evitarse cambiando nuestros hábitos de alimentación por una dieta más saludable, realizando actividad física regularmente y también al abandonar hábitos dañinos como el consumo de alcohol y el tabaquismo [12]. Si bien el peor escenario de las enfermedades cardiovasculares es la muerte, de no ser esta la consecuencia, las complicaciones asociadas a estas enfermedades pueden generar graves incapacidades e impedimentos de la vida cotidiana.
¿Qué es una enfermedad no transmisible?
Una enfermedad no transmisible (ENT) es, como indica su nombre, una afección que no se transmite de persona a persona por proximidad o contacto físico, ni tampoco se transmite de animales a humanos como las enfermedades zoonóticas, tal como es el caso del coronavirus. Por este motivo, entre las medidas de prevención de enfermedades no transmisibles no se cuentan el distanciamiento físico, la sanitización o el uso de implementos de seguridad sanitaria como trajes especiales, guantes, mascarillas o escudos faciales. No obstante, las enfermedades no transmisibles, como la hipertensión arterial, se pueden prevenir o retrasar si se identifican a tiempo los factores de riesgo.
La hipertensión es por sí sola un factor de riesgo
La HTA es el factor de riesgo cardiovascular y renal más prevalente, causal de enfermedad coronaria, vascular periférica, cerebral y renal [13]. La HTA aumenta al doble el riesgo de enfermedad coronaria sintomática, incluyendo infarto al miocardio y muerte súbita. Además, aumenta al triple el riesgo de insuficiencia cardíaca [14]. Con respecto a patologías cerebrales, la HTA es responsable del 54% de los accidentes cerebrovasculares, y aumenta el riesgo de Alzheimer y demencia [15]. En cuanto al desarrollo de enfermedad renal crónica, la HTA aumenta en forma proporcional al riesgo de desarrollo de de esta patología que afecta 11%-13% de la población [16].
La HTA es una importante causa de morbi-mortalidad y, de no ser tratada eficazmente, progresa y causa daño en órganos blanco a nivel cardiovascular, cerebral y renal. Posteriormente, este daño secundario se traduce en eventos clínicos mayores generando gran discapacidad y aumento de la mortalidad.
¿Qué valores de presión arterial se consideran elevados?
La hipertensión arterial (HTA) se define como el registro persistente de presión sanguínea alta, que es igual o mayor a 140/90 mmHg, considerándose grave sobre 180/120 mmHg [17]. Según la Guía 2020 de la Sociedad Internacional de Hipertensión [18], una presión arterial óptima en adultos (mayores de 18 años) es de 120/80 mmHg o menos. La presión arterial elevada (Fig. 3), en la cual solo el valor de presión sistólica está por sobre lo indicado como normal, es una categoría clínica utilizada para identificar individuos que se podrían beneficiar de intervenciones en su estilo de vida y que, eventualmente si un médico lo prescribe luego de la correspondiente examinación, podría ser necesario que comience un tratamiento con medicamentos.
Cuando la presión sistólica es mayor o igual a 140 mmHg y la presión diastólica es menor a 90 mmHg, se tiene un cuadro de hipertensión sistólica aislada, que es común tanto en individuos jóvenes, incluso niños, como en personas de edad avanzada. Los pacientes con diagnóstico confirmado de hipertensión, niveles 1 y 2, deben adherir a un tratamiento farmacológico permanente bajo supervisión médica.

Presentar valores elevados de presión sanguínea corresponde a un factor de riesgo de hipertensión arterial y de enfermedades cardiovasculares. El registro persistente de presión arterial elevada es un indicador de hipertensión arterial y requiere consultar con un médico lo más pronto posible.
¿Qué se considera persistente?
La Organización Mundial de la Salud y la American Heart Association (AHA) recomiendan controlar la presión arterial una vez cada 2 años a partir de los 18 años, y luego de los 40 años aumentar la frecuencia del control a una vez al año. Si se cuenta con antecedentes familiares de HTA o de enfermedades cardiovasculares se recomienda comenzar el control anual de la presión arterial a partir de los 40 años. Específicamente, la Guía Clínica 2018 de la Sociedad Europea de Hipertensión (ESH) y de la Sociedad Europea de Cardiología (ESC) [18] recomiendan que, a partir de una medición de presión arterial, proceder según lo siguiente:
- Si el valor es menor a 120/80 mmHg, llevar un control de la presión arterial de a lo menos una vez cada 5 años.
- Si el valor se encuentra entre 120/80 y 129/84 mmHg, se considera presión arterial óptima, por lo cual se sugiere controlar la presión arterial a lo menos una vez cada 3 años.
- Si el valor se encuentra entre 130/85 y 139/89 mmHg, se debe considerar la posibilidad de HTA enmascarada y se sugiere controlar la presión arterial al menos 1 vez al año y además medir la presión arterial en casa.
Entonces, cuando en controles repetidos de presión arterial se obtienen valores elevados, se considera un registro persistente y es imperativo consultar al médico. El Ministerio de Salud de Chile señala que los modelos matemáticos sugieren que la mayor sensibilidad y especificidad se logran con dos mediciones cada vez en 4 controles. Basado en lo anterior, para confirmar el diagnóstico se deben realizar al menos dos mediciones en cada brazo, separados al menos 30 segundos, en días distintos y en un lapso no mayor a 15 días [17]. Si los valores difieren por más de 5 mmHg, se debe tomar lecturas adicionales hasta estabilizar los valores. Luego, se clasifican como hipertensos a personas cuyo promedio de mediciones sea mayor o igual a 140/90 mmHg.
¿Cómo se mide la presión arterial en casa?
El control de la presión arterial en casa es fundamental para la prevención de problemas cardiovasculares y de crisis hipertensivas, ya que no podemos depender exclusivamente del control de la presión arterial en la visita a la consulta médica. Con este objetivo, la American Heart Association ha dispuesto una serie de pasos para controlar la presión arterial en casa [19]. Revisa esta guía traducida al español en nuestra sección de Descargables.

Cuando se identifica y diagnostica la hipertensión arterial, es crucial para una buena calidad de vida adherir al tratamiento indicado por el médico de manera responsable y de por vida.
Referencias:
[1] Oparil, S., Zaman, M. A., & Calhoun, D. A. (2003). Pathogenesis of Hypertension. Annals of Internal Medicine, 139(9), 761. DOI.
[2] Farag, N. H., Whitsett, T. L., McKey, B. S., Wilson, M. F., Vincent, A. S., Everson-Rose, S. A., & Lovallo, W. R. (2010). Caffeine and blood pressure response: sex, age, and hormonal status. Journal of women’s health (2002), 19(6), 1171–1176. Disponible para descarga en línea.
[3] Grillo, A., Salvi, L., Coruzzi, P., Salvi, P., & Parati, G. (2019). Sodium Intake and Hypertension. Nutrients, 11(9), 1970. Disponible para descarga en línea.
[4] Singh JN, Nguyen T, Kerndt CC, et al. (2020). Physiology, Blood Pressure Age Related Changes. StatPearls Publishing. Disponible en línea.
[5] Babatsikou F, Zavitsanou A (2010). Epidemiology of hypertension in the elderly. Health Science Journal 4, 24-30. Disponible para descarga.
[6] Bernell S and Howard SW (2016) Use Your Words Carefully: What Is a Chronic Disease? Front. Public Health 4:159. Disponible en línea.
[7] Noncommunicable Diseases. World Health Organization (WHO)/Organización Mundial de la Salud. Disponible en línea (inglés).
[8] Marcano-Reik A.J. (2013) Acute Disease. In: Gellman M.D., Turner J.R. (eds) Encyclopedia of Behavioral Medicine. Springer, New York, NY. DOI.
[9] The top 10 causes of death (2020). WHO. Disponible en línea (inglés).
[10] Anuario de Estadísticas Vitales, Informe Anual 2016 (2018). Instituto Nacional de Estadísticas (INE). Disponible para descarga.
[11] Cardiovascular Diseases (CVDs)(2017). WHO. Disponible en línea (inglés).
[12] Agosto es el “Mes del Corazón”: Conoce las recomendaciones para cuidar tu salud y prevenir las enfermedades cardiovasculares. Gobierno de Chile, 2 de agosto de 2019. Noticia en línea.
[13] Mazon-Ramos P, Cordero-Fort A, Quiles-Granado J, Guindo-Soldevila J (2009). Advances in hypertension and diabetes, Rev Esp Cardiol 62 Suppl 1:14-27.
[14] Kannel WB (1996). Cardioprotection and antihypertensive therapy: the key importance of addressing the associated coronary risk factors (the Framingham experience), Am J Cardiol 77:6B-11B.
[15] Qiu C, Winblad B, Viitanen M, Fratiglioni L (2003). Pulse pressure and risk of Alzheimer disease in persons aged 75 years and older: a community-based, longitudinal study. Stroke 34:594-599. Disponible en línea.
[16] Ravera M, Re M, Deferrari L, Vettoretti S, Deferrari G (2006). Importance of blood pressure control in chronic kidney disease. J Am Soc Nephrol 17:S98-103. Disponible en línea.
[17] Subsecretaría de Salud Pública, División de Prevención y Control de Enfermedades, DIPRECE, División de Planificación Sanitaria, DIPLAS. RESUMEN EJECUTIVO. Guía de Práctica Clínica Hipertensión arterial primaria o esencial en personas de 15 años y más. 2018. Disponible para descarga en línea.
[18] ESC Scientific Document Group, 2018 ESC/ESH Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH), European Heart Journal, Volume 39, Issue 33, 01 September 2018, Pages 3021–3104. Disponible en línea.
[19] Monitoring Your Blood Pressure at Home. American Heart Association. Artículo en línea (inglés).

0 comentarios