En esta entrada:
¿POR QUÉ…
se desarrolla hipertensión arterial?
algunas personas son más propensas a tener hipertensión arterial?
Muchos pacientes se pueden preguntar «¿Por qué me dio hipertensión?»
Pero, indagando un poco en sus antecedentes familiares y estilo de vida, ¿era tan imprevisible el diagnóstico? Reconocer a tiempo los factores de riesgo de hipertensión arterial y consultar al médico oportunamente nos ayuda a prevenir o retrasar el desarrollo de esta patología. Del mismo modo y con asesoría médica, debemos evaluar cuánto contribuye cada factor de riesgo en nuestra situación particular, por ejemplo, una persona con un padre o cuyos ambos padres son hipertensos no tiene el mismo riesgo que una persona sin familiares con hipertensión.
¿Por qué «me dio» hipertensión?
Desde un punto de vista fisiológico, el desarrollo de hipertensión esencial o primaria tiene varios mecanismos que inducen su desarrollo y, al mismo tiempo, más de un 90% de los casos de hipertensión arterial (HTA) no tienen una causa clara [1]. Uno de los mecanismos más fundamentales en el desarrollo de la HTA es la activación del sistema renina-angiotensina-aldosterona [2], que regula la presión arterial, la retención renal de sodio y eliminación de agua. En este sistema se enfocan la mayoría de los fármacos hoy en día disponibles para tratar la hipertensión. No obstante, además de este componente, en el desarrollo de la enfermedad influyen diferentes factores (Fig. 1), algunos de los cuales son no modificables como la predisposición genética, y otros que si son modificables, estos últimos que están relacionados con el ambiente y el estilo de vida.
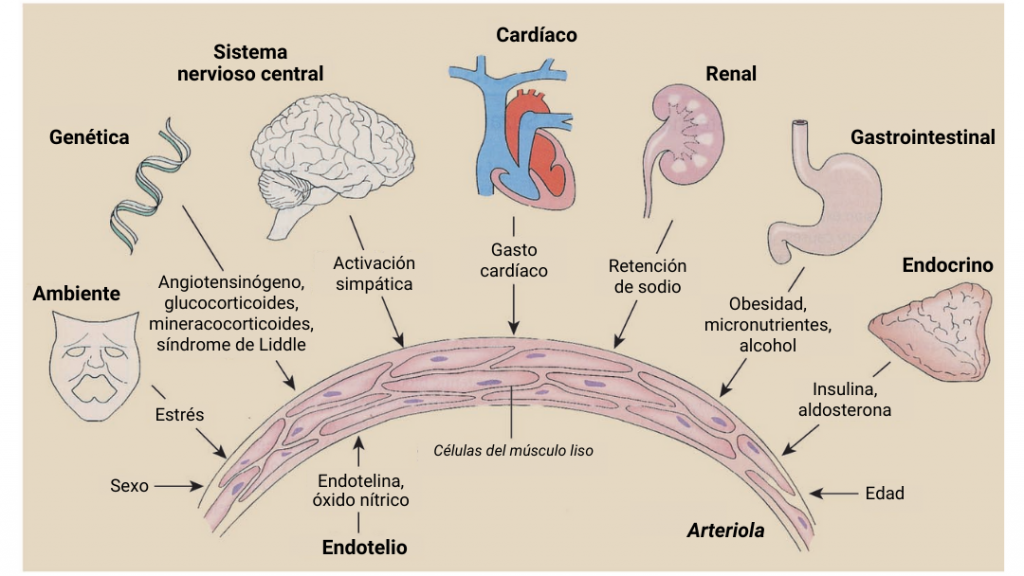
El componente genético es relevante en el sentido de que las personas con antecedentes familiares de hipertensión presentan mayor probabilidad de desarrollar esta patología. Las personas cuyos padres son hipertensos, poseen un riesgo particularmente elevado de desarrollar HTA. Sin embargo, en la predisposición participan un conjunto de genes diferentes y el patrón de herencia aún es desconocido [3][4].
El sexo genético es también un componente importante ya que, independiente de la etnia y a casi cualquier edad adulta, los hombres tienen la presión arterial más alta que las mujeres a la misma edad [5]. Esta diferencia se explica por factores biológicos y de comportamiento. Los primeros incluyen la acción de hormonas sexuales, diferencias en la dosis de cromosomas sexuales y la homeostasis del óxido nítrico, entre otros [6]. Mientras que las variables de comportamiento están relacionadas con el peso corporal, el tabaquismo, el consumo de sal, la actividad física y las actitudes de autocuidado de la salud en general. Sin embargo investigaciones mas recientes indican que la presión arterial aumenta más rápidamente en las mujeres y que esta diferencia entre mujeres y hombres comienza tempranamente, lo que podría explicar formas distintas de presentación de la enfermedad cardiovascular entre ambos sexos [7].
El factor ineludible: la edad
La prevalencia y severidad de HTA aumentan con la edad, debido a cambios fisiológicos intrínsecos asociados al proceso de envejecimiento, como alteraciones hemodinámicas, rigidez de las arterias, desregulación neurohormonal y autonómica, y desgaste de los riñones. Una consecuencia de la desregulación neurohormonal es lo que sucede a nivel del sistema renina-angiotensina-aldosterona, mediante el cual el nivel plasmático de la proteína renina disminuye entre un 40% y 60% al comparar personas mayores a 60 años con individuos jóvenes [8]. En cuanto a los riñones, el proceso de envejecimiento conduce a una elevada sensibilidad a la sal debido al declive en el funcionamiento de los mecanismos moleculares encargados de iniciar la contricción de los vasos sanguíneos y la resistencia vascular.
A grandes rasgos, el envejecimiento provoca cambios estructurales y funcionales en la vasculatura arterial, lo que se traduce en que las paredes de las arterias se endurecen y se vuelven menos elásticas. En particular, en la arteria aorta, el vaso sanguíneo que «sale del corazón», se puede producir un engrosamiento de la capa íntima, reduciendo la capacidad de transporte de esta importante arteria que propulsa sangre a todo nuestro cuerpo. En general, la rigidez de las arterias resulta en una menor capacidad de conducción de la sangre y en la dificultad de ajustar los cambios de volumen de sangre a lo largo del ciclo cardíaco. Con el tiempo, ocurre una disfunción endotelial que afecta la capacidad de dilatación de las arterias [8].
En conjunto, los cambios fisiológicos que son producto del proceso de envejecimiento resultan en valores de presión arterial elevados y al registro persistente de presión arterial por sobre lo normal, lo que conocemos como hipertensión.
Si bien envejecer es inevitable y no podemos cambiar los genes que heredamos de nuestros padres, es posible retardar la manifestación de la HTA, evitar que progrese de manera rápida y descontrolada, o bien reducir la severidad de la presión arterial elevada, a través de la modificación de conductas cotidianas perjudiciales para la salud cardiovascular con la consecuente adopción de hábitos saludables. Cualquier acción orientada a un estilo de vida saludable aporta a disminuir el riesgo de HTA, por el contrario, hábitos poco saludables incrementan el riesgo. Estos se denominan factores de riesgo.
Factores de riesgo
Hay numerosos factores que aumentan el riesgo de hipertensión, algunos de ellos se pueden modificar, otros son inalterables. Dentro del grupo de factores de riesgo que son inalterables se encuentran la historia familiar, la edad, la etnia, el sexo y la co-existencia de enfermedades como la diabetes o enfermedad renal [9]. La recomendación ante los factores de riesgo inalterables es la prevención temprana, vale decir, si en la familia hay parientes directos con hipertensión o si se tiene alguna comorbilidad importante, se debe consultar al especialista anticipadamente y realizar exámenes médicos preventivos periódicamente. En específico, si se cuenta con antecedentes familiares de HTA, especialmente madre o padre, el riesgo de padecer la enfermedad es mayor. En relación a edad y sexo, en hombres mayores de 55 años y mujeres mayores a 65 años, el riesgo es más elevado que en la población joven [8].
Los factores de riesgo que se pueden modificar tienen que ver con hábitos no saludables, por ejemplo:
- Comer frecuentemente comidas no saludables, especialmente aquellas con alto contenido de grasas y de sodio, y deficientes en potasio
- Consumir alcohol o cafeína en exceso
- No hacer suficiente actividad física
- Fumar
- Usar drogas ilícitas como cocaína y metanfetaminas
- No dormir suficiente o no dormir bien
Si te estás preguntando «¿Por qué debería tener más probabilidad de desarrollar hipertensión arterial?», te invitamos a evaluar la presencia de los factores de riesgo en tu vida. Si reconoces alguno y es un factor de riesgo que se puede modificar, te invitamos a conocer cómo puedes mejorar este aspecto de tu comportamiento para tener una mejor salud cardiovascular y reducir la probabilidad de desarrollar hipertensión arterial o enfermedades cardiovasculares.
Alimentación saludable: ¿Qué contempla una dieta saludable?
Comer sano no significa dejar de comer ciertos grupos o tipos de alimentos, ni tampoco reducir significativamente la ingesta calórica, sino más bien mantener un balance en nuestra alimentación diaria y asegurar una nutrición adecuada. La Sociedad Internacional de Hipertensión (International Society of Hypertension, ISH) recomienda seguir una dieta rica en granos enteros, vegetales con alto contenido de nitratos, grasas poli-insaturadas y productos lácteos, además de reducir el consumo de comidas altas en azúcar, grasas saturadas y trans. Se recomienda también incluir alimentos con concentración elevada de magnesio, calcio y potasio como palta, nueces, semillas, legumbres y tofu [10].
La Guía 2014 de la ISH [11] para la prevención y control de la presión arterial alta elaborada en conjunto con la Liga Mundial de Hipertensión (World Hypertension League, WHL) estima que una dieta no saludable está relacionada con aproximadamente la mitad de los casos de hipertensión. En particular, alrededor de un 30% se relaciona con un consumo elevado de sal y un 20% con una ingesta dietaria insuficiente de potasio, asociado a un consumo bajo de frutas y vegetales.
El National Institutes of Heatlh (NIH) desarrolló el plan de alimentación DASH orientado a pacientes hipertensos y prehipertensos, ya que ha demostrado ser efectivo para disminuir la presión arterial elevada y mejorar la salud cardiovascular. La sigla DASH es la abreviación de Dietary Approaches to Stop Hypertension o «Enfoques Alimenticios para Detener la Hipertensión» y constituye una guía flexible para lograr una alimentación cardio-saludable con nuevos hábitos alimenticios [12]. La «dieta DASH» esencialmente sigue los mismos principios que recomienda la ISH y establece metas nutricionales diarias y semanales (Figura 2).

En 2016 un grupo de investigadores publicó una revisión sistemática y meta-análisis de 24 ensayos clínicos aleatorizados realizados a lo largo de 25 años con más de 23.000 participantes, en donde se estudió la influencia de la incorporación de diversas modificaciones a la dieta y su efecto en la disminución de la hipertensión. Observaron que, en general, cualquier cambio dirigido a una alimentación más saludable resultó en una disminución de los valores de presión arterial sistólica y diastólica, además de una reducción dramática de la incidencia de enfermedades cardiovasculares y mortalidad. Entre los regímenes alimentarios que estudiaron, el plan DASH demostró ser el de mayor impacto en la disminución de la presión arterial, con un efecto neto sobre la presión sistólica de −7.62 mmHg y sobre la presión diastólica de −4.22 mmHg [13]. Esta revisión indicó además que las dietas Mediterráneas tiene una fuerte influencia en la reducción neta de la presión arterial diastólica, no así sobre la presión sistólica, al comparar con grupos controles.
Los cambios en la alimentación que se han propuesto para reducir la probabilidad de desarrollar hipertensión tienen variados niveles de evidencia (Figura 3). Aquellos que cuentan con evidencia contundente, generalmente obtenida a partir de ensayos clínicos, son la disminución del peso corporal, la restricción del consumo de sal, el incremento en la ingesta de potasio, la disminución del consumo de alcohol, el aumento del consumo de Omega-3 y adoptar regímenes vegetarianos y la dieta DASH [14].

Alimentos envasados en Chile: Atención a los sellos negros
En nuestro país, a partir del 27 de junio de 2019, se encuentra en vigencia la tercera etapa de la Ley de Alimentos 20.606, que regula el etiquetado de alimentos envasados, exigiendo que los productores de alimentos informen claramente a los consumidores si el producto tiene un exceso de nutrientes críticos por medio de sellos de advertencia “ALTO EN” en la parte frontal de etiquetas (Figura 4). Así, surgieron los octógonos de color negro que indican cuando un producto tiene adición de sodio, grasas saturadas o azúcares, que superan los límites establecidos por el Ministerio de Salud para cada uno.

Una buena medida para reducir el consumo diario de sodio es eliminar el salero de la mesa, acostumbrarse a cocinar y comer con menos sal añadida. Un aspecto es la sal o cloruro de sodio (NaCl) que agregamos a nuestras comidas, sin embargo, cerca del 75% del sodio que consumimos está oculto en alimentos procesados, como comidas preparadas, enlatadas y en conserva, y en bebidas soda [15]. La Organización Mundial de la Salud recomienda para un adulto sano una ingesta máxima diaria de sal de 5g, y de sodio de 2g [16]. Como referencia, un gramo de sal, que son 1.000 miligramos (mg), equivale más o menos a la cantidad de sal que cabe en la tapa de un lápiz pasta común y corriente.

Consumo moderado de alcohol: ¿Qué se considera un exceso de alcohol?
Un estudio publicado el año 2018 [17] en donde se analizó el consumo individual de alcohol en casi 600.000 participantes de 19 países, estableció el umbral de consumo de alcohol como factor de riesgo de enfermedades cardiovasculares y mortalidad. Los participantes eran consumidores de alcohol, no tenían enfermedades de base y sus datos fueron ajustados por edad, sexo, hábito de fumar e historia de diabetes. Como grupo control se consideraron los datos de 186.875 participantes que reportaron no consumir alcohol. Los resultados revelaron una asociación positiva entre el nivel de consumo de alcohol y mortalidad, con un riesgo mínimo equivalente a 100 g de alcohol o menos por semana.
En el estudio [17], Wood AM y colaboradores encontraron una relación casi lineal entre el consumo de alcohol y el riesgo de infarto, enfermedad coronaria, falla cardíaca, enfermedad hipertensiva fatal y aneurisma aórtica fatal. Los participantes que reportaron mayor consumo de alcohol, esto es, por sobre los 100 g y hasta los 350 g por semana, tuvieron menor esperanza de vida.
El alcohol es la droga más consumida en Chile
El Informe de Consumo de Alcohol: Situación Epidemiológica 2016 del Servicio Nacional para la Prevención y Rehabilitación del Consumo de Drogas y Alcohol (SENDA) y el Ministerio de Salud [18], concluyó que el alcohol es la droga más consumida en Chile y las cantidades de alcohol consumidas son considerablemente mayores en comparación con países de la región. Especialmente preocupante es que el consumo semanal de alcohol se concentra en 1,6 días promedio. Es más, la Encuesta Nacional de Salud 2009-2010 [19] estimó que el consumo diario promedio es de 55 g por persona, sin distinción de edad. Cuando se analizó el consumo de alcohol por rango etario, las personas de entre 18-29 años declararon consumir un promedio diario de 80 g de alcohol puro.
La Organización Mundial de la Salud [20] categoriza el consumo de alcohol según «de riesgo», «perjudicial», «excesivo episódico o circunstancial» y «dependencia del alcohol», en función de las consecuencias a la salud del individuo, estandarizados por género:
• Un consumo de riesgo se define como el consumo regular de 20 a 40 gramos diarios de alcohol en mujeres y de 40 a 60 gramos diarios en hombres.
• El consumo perjudicial se refiere al consumo regular promedio de más de 40 gramos de alcohol al día en mujeres y de más de 60 gramos al día en hombres.
Consumir alcohol en exceso, es decir, sobre 100 g por semana o unos 40 g por día, aumenta la probabilidad de desarrollar hipertensión arterial.
Preocupante aumento de consumo de alcohol en Chile durante la pandemia de COVID-19
El Grupo Ipsos realizó un estudio en 30 países durante octubre y noviembre de 2020, encuestando en línea a más de 20.000 personas con edades entre 16 y 74 años, sobre los efectos de la pandemia de coronavirus sobre sus hábitos de alimentación, ejercicio físico, consumo de alcohol y cigarro, y en la variación de su peso corporal [21]. En cuanto al consumo de alcohol, Chile fue el segundo país sudamericano que más subió su ingesta en este periodo (13%) solo superado por Brasil (Fig. 5). En la contraparte, un 9% de los chilenos encuestados dice haber disminuido su ingesta alcohólica.

Consumo moderado de cafeína: ¿Qué se considera un exceso de cafeína?
La cafeína es una molécula de origen vegetal con poder estimulante que constituye el componente principal del café. De manera análoga al caso del sodio, la mayor cantidad de cafeína que consumimos viene añadida en productos como bebidas gaseosas, bebidas energéticas, alimentos procesados, suplementos alimenticios, alimentos energizantes, suplementos estimulantes, y en algunas variedades de té. La Food & Drug Administration (FDA) recomienda un máximo de 400 miligramos de cafeína al día para adultos sanos, considerando que esa dosis no genera problemas a la salud [22]. Sin embargo, hay que considerar que la sensibilidad a cafeína depende de características particulares a cada individuo como la edad, la contextura física, el régimen de alimentación y el estado general de salud. Grupos como los pacientes hipertensos, niños, adolescentes, mujeres embarazadas o en lactancia, y personas mayores pueden ser más susceptibles a los efectos adversos del consumo de cafeína [23]. Por esta razón, a estos grupos se les recomienda evitar o limitar el consumo diario de cafeína.
El consumo de café provoca un incremento agudo (~3 horas) de la presión sanguínea en individuos sanos y pacientes hipertensos, pero en el largo plazo su efecto sobre el desarrollo de hipertensión aún no es completamente esclarecido. Algunas investigaciones sugieren que el consumo de café podría prevenir enfermedades crónicas como la diabetes mellitus tipo 2, enfermedad de Parkinson y enfermedad hepática, y hay varios estudios en donde no se ha demostrado una relación entre la ingesta de café y el aumento del riesgo de enfermedades cardiovasculares. No obstante, el consumo de café está asociado a un aumento de los factores de riesgo, entre ellos la presión arterial [24]. Independiente de lo anterior, el consumo excesivo de cafeína, esto es, sobre los valores recomendados, puede causar insomnio, dolor de cabeza, cuadros nerviosos y ansiosos, taquicardia, malestar estomacal y náuseas [25].
En la siguiente entrada abordaremos los requerimientos de actividad física y sueño que se recomiendan para mantener un adecuado control de la hipertensión, y los mecanismos mediante los cuales la falta de ejercicio físico, de sueño reparador y el hábito de fumar pueden inducir el desarrollo de HTA.
Edición:
Dr. Jorge E. Jalil. Presidente de la Sociedad Chilena de Hipertensión
Dra. María Paz Ocaranza. Tesorera de la Sociedad Chilena de Hipertensión
Referencias:
[1] Oparil S. Pathogenesis of Hypertension (2003). Ann Intern Med. 139:761-776. Disponible en línea.
[2] Nakagawa P et al (2020). The Renin-Angiotensin System in the Central Nervous System and Its Role in Blood Pressure Regulation. Current Hypertension Reports 22: 7. Disponible en línea.
[3] Patel RS, Masi S, Taddei S (2017). Understanding the role of genetics in hypertension. European Heart Journal 38, 2309–2312. Disponible en línea.
[4] Binder Alexander (2007). A review of the genetics of essential hypertension. Current Opinion in Cardiology 22 (3): 176-184. DOI: 10.1097/HCO.0b013e3280d357f9
[5] Everett B & Zajacova A (2015). Gender differences in hypertension and hypertension awareness among young adults. Biodemography and social biology 61(1): 1–17. Disponible en línea.
[6] Sandberg K & Ji H (2012). Sex differences in primary hypertension. Biology of sex differences 3(1), 7. Disponible en línea.
[7] Ji H, Kim A, Ebinger JE, et al (2020). Sex Differences in Blood Pressure Trajectories Over the Life Course. JAMA Cardiol. 5(3):255–262. Disponible en línea.
[8] Oliveros E. et al (2020). Hypertension in older adults: Assessment, management,and challenges. Clinical Cardiology 43: 99–107. Disponible en línea.
[9] High Blood Pressure. National Heart, Lung and Blood Institute, National Institutes of Health NIH.
[10] High Blood Pressure: Why Prevention and Control are Urgent and Important. A 2014 Fact Sheet from the World Hypertension League and the International Society of Hypertension. Disponible para descarga.
[11] Committee on Public Health Priorities to Reduce and Control Hypertension in the U.S.Population, Institute of Medicine of the National Academies. A Population-Based Policy and Systems Change Approach to Prevent and Control Hypertension. Report , v-173 (2010). National Academies Press.
[12] National Institutes of Health. DASH Eating Plan. Disponible en línea.
[13] Gay HC et al (2016). Effects of Different Dietary Interventions on Blood Pressure. Systematic Review and Meta-Analysis of Randomized Controlled Trials. Hypertension 67: 733–739. Disponible en línea.
[14] Appel LJ et al (2006). Dietary Approaches to Prevent and Treat Hypertension: A Scientific Statement From the American Heart Association. Hypertension 47:296-308. Disponible en línea.
[15] Grillo, A. et al (2019). Sodium Intake and Hypertension. Nutrients, Vol. 11(9): 1970.
[16] WHO. Guideline: Sodium intake for adults and children. Geneva, World Health Organization (WHO), 2012.
[17] Wood AM et al (2018). Risk thresholds for alcohol consumption: combined analysis of individual-participant data for 599912 current drinkers in 83 prospective studies. The Lancet 391: 1513–1523.
[18] Informe de Consumo de Alcohol: Situación Epidemiológica 2016. Servicio Nacional para la Prevención y Rehabilitación del Consumo de Drogas y Alcohol (SENDA) y Ministerio de Salud. Disponible para descarga.
[19] Encuesta Nacional de Salud 2009-2010. Ministerio de Salud. Disponible para descarga.
[20] Alcohol. Organización Panamericana de la Salud, OMS.
[21] IPSOS (2021). Dieta & Salud durante la pandemia. Disponible para descarga gratuita.
[22] Al grano: ¿cuánta cafeína es demasiada? (2008). Food & Drug Administration. Artículo en línea.
[23] Higdon JV, Frei B (2006). Coffee and health: a review of recent human research. Crit Rev Food Sci Nutr. 46(2):101-23. DOI: 10.1080/10408390500400009. PMID: 16507475.
[24] De Giuseppe R, Di Napoli I, Granata F, Mottolese A, Cena H (2019). Caffeine and blood pressure: A critical review perspective. Nutrition Research Reviews 32(2): 169-175. DOI:10.1017/S0954422419000015
[25] Hartley TR et al (2000). Hypertension Risk Status and Effect of Caffeine on Blood Pressure. Hypertension 36: 137–141.


0 comentarios