En esta entrada:
¿CUÁNDO…
puede comenzar a desarrollarse la hipertensión arterial?
tengo que empezar a preocuparme por la hipertensión arterial?
tengo que controlar mi presión arterial?
puedo dejar mi tratamiento para la hipertensión?
Si bien la hipertensión arterial (HTA) es una enfermedad cardiovascular que frecuentemente se manifiesta en la edad adulta, cada vez es más común que personas jóvenes, adolescentes, niños y niñas sean hipertensos. Entre las razones que dan cuenta del aumento de la prevalencia de hipertensión en personas jóvenes se encuentran una alimentación inadecuada y la práctica insuficiente de actividad física. En niños y niñas, la obesidad correlaciona fuertemente con la hipertensión primaria [1]. Por otra parte, no hay evidencia suficiente respecto al diagnóstico y al tratamiento farmacológico de la hipertensión en personas jóvenes, por lo que una gran cantidad de hipertensos menores de 40 años no han sido diagnosticados o no existe un régimen estándar de medicamentos para ser tratados. Por este motivo, la principal recomendación en niños, niñas y adolescentes es minimizar el impacto de los factores de riesgo cardiovascular mediante cambios en el estilo de vida.
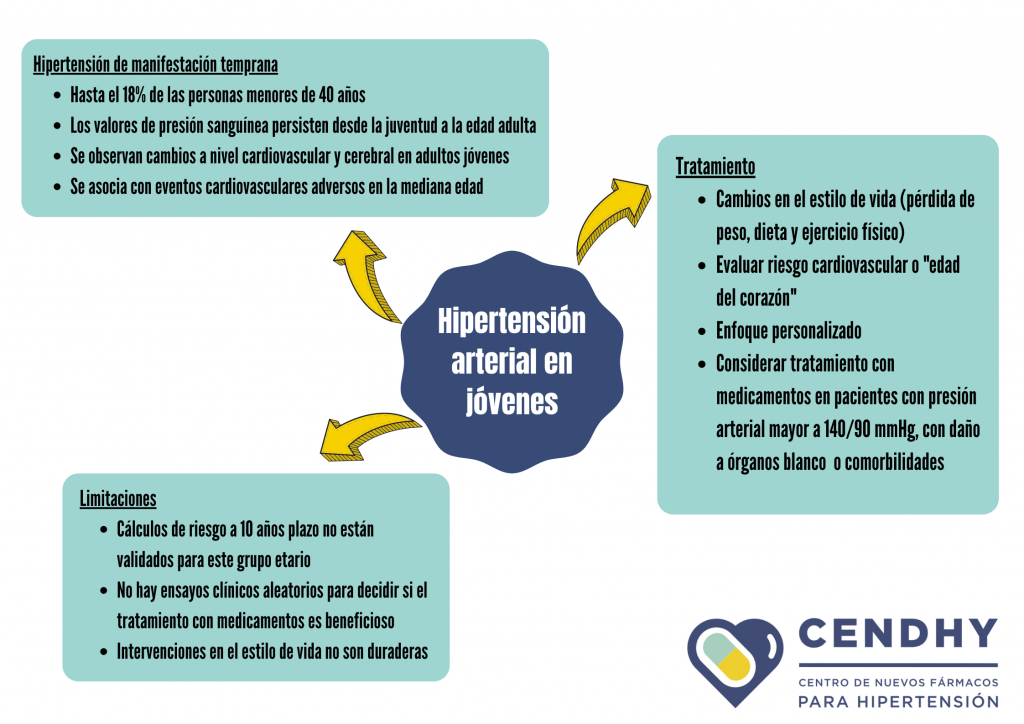
Hipertensión en adultos jóvenes
Se estima que 1 de cada 8 adultos entre 20 y 40 años es hipertenso [1]. Múltiples investigaciones han demostrado que las personas que en su juventud presentan presión arterial elevada tienen mayor probabilidad de mantener esta condición hasta la edad adulta. Más aún, en el largo plazo las personas jóvenes con hipertensión tienen mayor probabilidad de desarrollar enfermedades cardiovasculares y se les asocian mayores tasas de mortalidad [1].
Las personas de 40 años o menos tienen menor consciencia y preocupación por el control de su presión arterial, por lo que la tasa de diagnóstico de HTA en esta población es menor. Es importante identificar a tiempo posibles causas secundarias de hipertensión en personas jóvenes, de donde las más frecuentes son hipotiroidismo, enfermedad renovascular, insuficiencia renal, hiperaldosteronismo primario, síndrome de Cushing y feocromocitoma [1]. Además, es importante detectar oportunamente el daño a órganos blanco en adultos jóvenes porque el perjuicio a órganos como el cerebro y los riñones puede ser irreversible.
Respecto al tratamiento de la HTA en adultos jóvenes, actualmente no se cuenta con evidencia suficiente sobre las intervenciones farmacológicas más efectivas ni tampoco se tienen protocolos bien establecidos sobre la terapia con medicamentos más adecuada [1]. La principal recomendación es consultar con un especialista, especialmente si hay antecedentes de hipertensión en la familia, y realizar cambios al estilo de vida que apuntan a reducir los factores de riesgo cardiovascular (Figura 1).
Hipertensión en niños, niñas y adolescentes
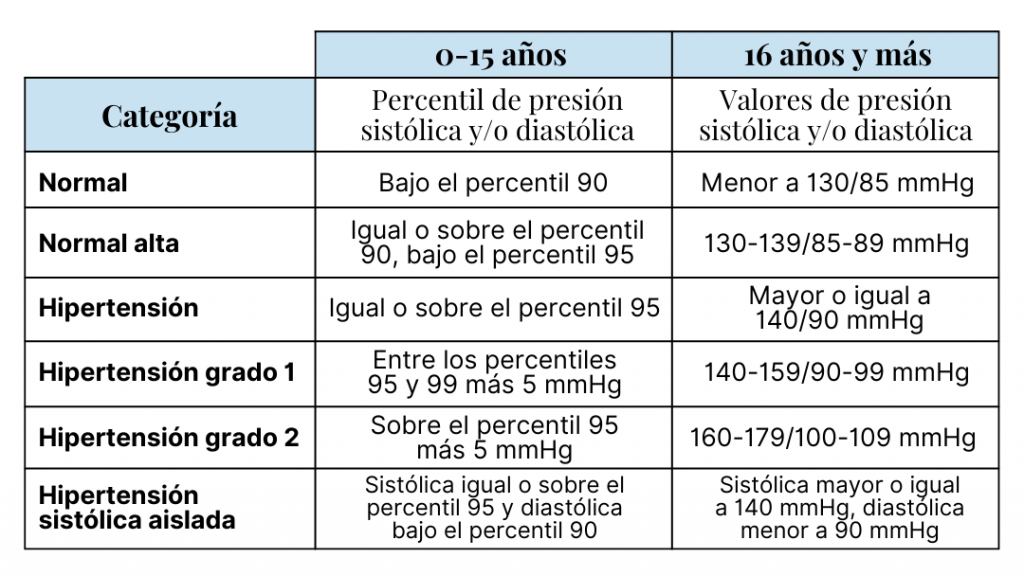
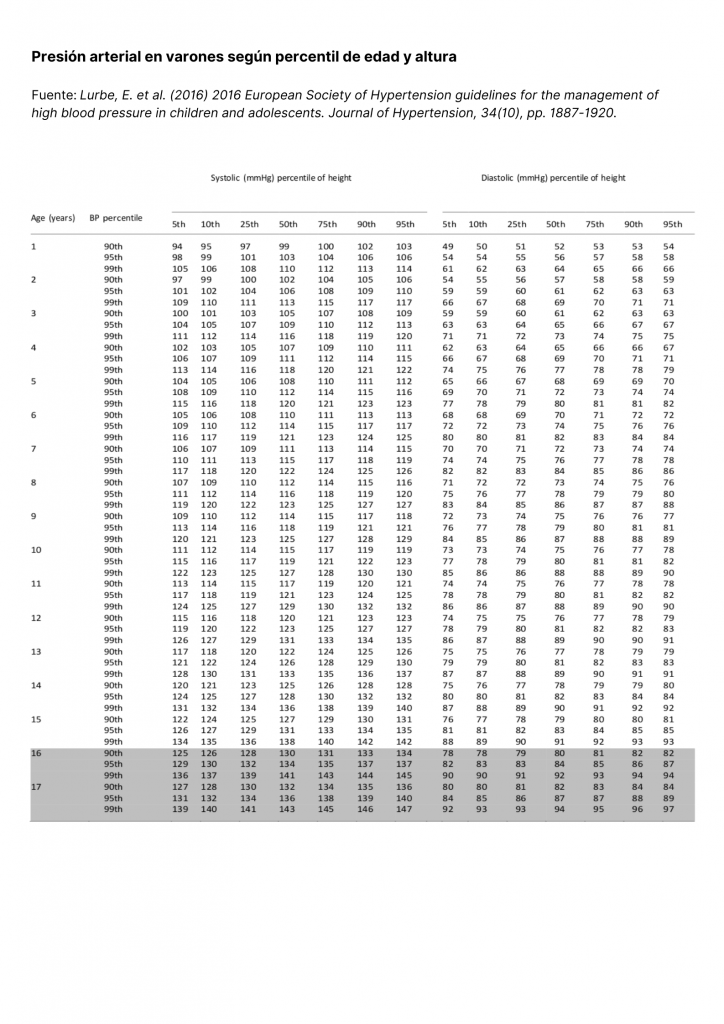
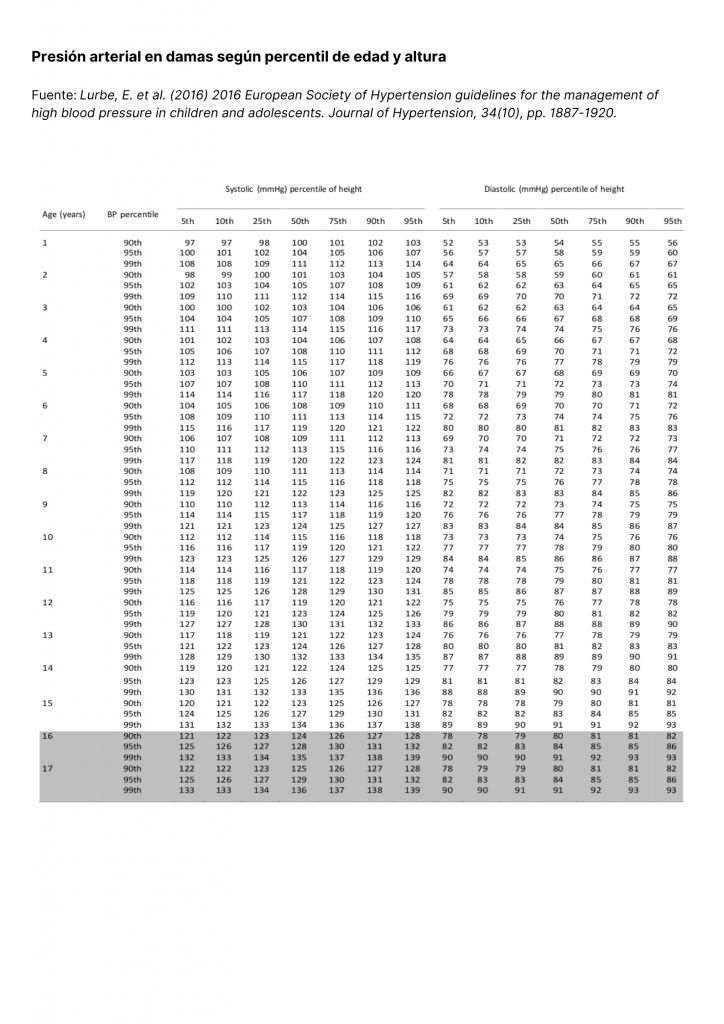
Los valores normales de presión arterial sistólica y diastólica para niñas, niños y adolescentes no son los mismos que rigen para adultos. Los valores de normotensión para población infantil y adolescente son definidos en función de la edad, género y altura, teniendo en cuenta que la presión arterial aumenta con la edad y el tamaño corporal. La Guía para el Manejo de la Presión Arterial Alta en Niños y Adolescentes de la Sociedad Europea de Hipertensión 2016 [2] establece los valores de clasificación de hipertensión con 7 percentiles de altura para niños y niñas entre 1 y 17 años, separados por género (Tablas 1 y 2).
La hipertensión en niñas y niños se define por una presión arterial en el percentil 95 o mayor, de acuerdo a la edad, género y altura (Tabla 3). Mientras que la prehipertensión o presión normal alta se define por una presión arterial en el percentil 90 o mayor, pero por debajo del percentil 95, o un valor de 120/80 mmHg o mayor. Niños y niñas con presión arterial alta o prehipertensión tienen mayor probabilidad de desarrollar hipertensión en la adolescencia y luego en la edad adulta. Los adolescentes varones tienen entre 3 y 4 veces más riesgo de hipertensión que las mujeres de su misma edad [2].
Tratamiento de la prehipertensión e hipertensión en niños y niñas
El consenso de expertos se mantiene en que en general la hipertensión en niños y niñas con sobrepeso se debe tratar con pautas alimentarias para bajar de peso, aunque existe un vacío de evidencia científica respecto a que las intervenciones dietarias pueden reducir significativamente la presión arterial en niños y niñas [3]. En concreto, no se han realizado ensayos clínicos con niños y niñas donde los resultados sean concluyentes. Sin embargo, los expertos avalan que niños y niñas con hipertensión se benefician con cambios en el estilo de alimentación como la adopción de la dieta DASH [3].
En casos en que la hipertensión en niños y niñas se presenta con síntomas, daño a órganos blanco, diabetes o hipertensión persistente, se recomienda complementar las intervenciones en el estilo de vida con un tratamiento con medicamentos antihipertensivos [3]. Sobre este punto, no hay consenso sobre la mejor terapia inicial con medicamentos antihipertensivos debido a que no se han realizado ensayos clínicos con niños y niñas que evalúen efectos a largo plazo. No obstante, la evidencia respalda que los medicamentos antihipertensivos de tipo inhibidores de la enzima convertidora de angiotensina (IECAs), bloqueadores del receptor de angiotensina II (BRAs), bloqueadores de canales de calcio y diuréticos de tiazida son seguros, efectivos y bien tolerados en niños y niñas [3].
Este material es de carácter informativo y NO reemplaza una consulta médica. Recomendamos SIEMPRE consultar con un especialista sobre su caso particular.
¿Cuándo tengo que empezar a preocuparme por la hipertensión?
Como hemos establecido, la hipertensión se puede manifestar prácticamente a cualquier edad. Por eso, es importante el control regular de la presión arterial para la detección temprana de la HTA. La Organización Mundial de la Salud (OMS) recomienda controlar la presión arterial cada dos años a partir de los 18 años, cada año a partir de los 40 años o desde más joven si se tiene antecedentes familiares u otros factores de riesgo cardiovascular [4]. La presión arterial se puede controlar en la salud primaria y en el hogar.
Descarga nuestra GUÍA PARA EL CONTROL DE LA PRESIÓN ARTERIAL EN CASA y registra tus mediciones en el DIARIO DE PRESIÓN ARTERIAL
Según la OMS, los principales factores de riesgo cardiovascular son la hiperlipidemia, hiperglicemia, el sobrepeso y la obesidad, el estilo de vida sedentario, el consumo excesivo de drogas lícitas como el alcohol y el tabaco, y la predisposición genética [5]. Así, la OMS recomienda disminuir la ingesta de sodio (menos de 5g de sal al día), seguir una dieta equilibrada, mantener un peso saludable, realizar actividad física con regularidad, no fumar y evitar consumir alcohol en exceso para disminuir la probabilidad de HTA o retrasar su aparición. Además, se enfatiza en la importancia de controlar el nivel de colesterol y la glicemia [6].
La prevalencia de HTA en la población general en Chile es de 26,7% [7], mientras que en el grupo de personas mayores a 60 años puede ascender hasta entre un 53% a 72% [8]. La prevalencia y la severidad de la hipertensión aumentan con la edad, por lo que a medida que avanzan los años es necesario reforzar el control de la presión arterial y las acciones preventivas.
¿Cuándo puedo dejar de tomar mis medicamentos para la hipertensión?
La HTA es una enfermedad crónica no transmisible, es decir, es una enfermedad no contagiosa, de larga duración, de progresión lenta y se padece de por vida [9]. En ese sentido, la hipertensión, la diabetes, el asma, el cáncer y las enfermedades cardíacas y renales no tienen cura porque no hay manera de detener permanentemente el avance de la patología. En el caso de las enfermedades agudas o infecciosas, es posible eliminar al agente infeccioso o revertir el cambio que ocasiona el daño, dando término a la enfermedad. Las enfermedades crónicas no tienen fecha de término como las enfermedades agudas. Sin embargo, se pueden controlar y los pacientes pueden llevar una vida normal.
El tratamiento para la HTA consiste en intervenciones farmacológicas y no farmacológicas, de donde en el primer grupo reconocemos a los medicamentos antihipertensivos que actúan normalizando la presión arterial. Por lo tanto, a menos que el médico tratante lo indique, un paciente hipertenso no debe suspender su tratamiento porque se arriesga a sufrir una descompensación u otro evento cardiovascular de gravedad.
Edición:
Dr. Jorge E. Jalil. Presidente de la Sociedad Chilena de Hipertensión
Dra. María Paz Ocaranza. Tesorera de la Sociedad Chilena de Hipertensión
Referencias:
[1] Hinton TC, Adams ZH, Baker RP, Hope KA, Paton JFR, Hart EC, Nightingale AK. Investigation and Treatment of High Blood Pressure in Young People. Too Much Medicine or Appropriate Risk Reduction? Hypertension 2020;75:16-22. DOI: 10.1161/HYPERTENSIONAHA.119.13820
[2] Lurbe E, Agabiti-Rosei E, Cruickshank JK, Dominiczak A, Erdine S, Hirth A, Invitti C, Litwin M, Mancia G, Pall D, Rascher W, Redon J, Schaefer F, Seeman T, Sinha M, Stabouli S, Webb NJ, Wühl E, Zanchetti A. 2016 European Society of Hypertension guidelines for the management of high blood pressure in children and adolescents. J Hypertens 2016 ;34(10):1887-920. doi: 10.1097/HJH.0000000000001039.
[3] Riley M, Bluhm B. High Blood Pressure in Children and Adolescents. Am Fam Physician. 2012;85(7):693-700
[4] Hypertension. World Health Organization (WHO). Actualizado al 25 de agosto de 2021.
[5] Smith, SC (2007). Multiple Risk Factors for Cardiovascular Disease and Diabetes Mellitus. The American Journal of Medicine, Vol 120 (3A), S3–S11. DOI.
[7] Resumen ejecutivo. Guía de Práctica Clínica Hipertensión arterial primaria o esencial en personas de 15 años y más (2018). Subsecretaría de Salud Pública, División de Prevención y Control de Enfermedades, DIPRECE. División de Planificación Sanitaria, DIPLAS. Disponible para descarga en línea.
[8] Babatsikou F, Zavitsanou A (2010). Epidemiology of hypertension in the elderly. Health Science Journal 4, 24-30. Disponible para descarga.
[9] Noncommunicable Diseases. World Health Organization (WHO). Actualizado al 13 de abril de 2021.


0 comentarios